Stopa cukrzycowa – przyczyny, objawy i skuteczne metody leczenia

Stopa cukrzycowa to jedno z najpoważniejszych powikłań cukrzycy, które może prowadzić do groźnych infekcji, przewlekłych ran, a nawet amputacji. Wczesne rozpoznanie objawów i szybkie wdrożenie leczenia znacząco zwiększają szanse na zachowanie sprawności i uniknięcie komplikacji. W tym wpisie przedstawimy najczęstsze przyczyny, charakterystyczne symptomy oraz skuteczne metody terapii.
Czym jest stopa cukrzycowa?
Stopa cukrzycowa to jedno z najpoważniejszych i niestety częstych powikłań cukrzycy, które dotyka od 6 do 10% osób chorujących na tę chorobę. Objawia się zmianami chorobowymi w obrębie stopy, które mogą prowadzić do infekcji, bolesnych owrzodzeń, a nawet głębokiego uszkodzenia tkanek.
Problem ten często współwystępuje z neuropatią (zaburzeniami czucia) oraz zaburzeniami krążenia wynikającymi z chorób naczyń obwodowych. Połączenie tych dwóch czynników znacząco zwiększa ryzyko poważnych komplikacji. Im szybciej rozpoznamy pierwsze objawy stopy cukrzycowej, tym większa szansa na skuteczne zapobieganie jej rozwojowi i uniknięcie poważnych konsekwencji zdrowotnych.
Definicja i mechanizm powstawania zmian
Stopa cukrzycowa rozwija się w wyniku długotrwałego utrzymywania się zbyt wysokiego poziomu glukozy we krwi, co prowadzi do uszkodzenia nerwów i naczyń krwionośnych. Kluczowe mechanizmy to:
- Mikroangiopatia – uszkodzenie drobnych naczyń krwionośnych, które ogranicza dopływ krwi do tkanek.
Neuropatia – uszkodzenie nerwów obwodowych, prowadzące do zaburzeń czucia.
W wyniku tych zmian dochodzi do niedotlenienia tkanek, co sprawia, że nawet drobne skaleczenie może przekształcić się w trudno gojącą się ranę. Brak czucia bólu nie oznacza braku zagrożenia – wręcz przeciwnie, zwiększa ryzyko przeoczenia urazu. Zrozumienie mechanizmu powstawania stopy cukrzycowej to fundament skutecznej profilaktyki i leczenia.
Różnice między stopą neuropatyczną, niedokrwienną i mieszaną
Wyróżniamy trzy główne typy stopy cukrzycowej, z których każdy wymaga indywidualnego podejścia terapeutycznego:
| Typ stopy cukrzycowej | Przyczyna | Charakterystyka |
| Neuropatyczna | Uszkodzenie nerwów | Utrata czucia w stopie, brak odczuwania bólu, ryzyko niezauważenia urazów |
| Niedokrwienna | Zaburzenia krążenia | Niedotlenienie tkanek, trudności w gojeniu ran, większe ryzyko infekcji |
| Mieszana | Połączenie neuropatii i niedokrwienia | Najtrudniejsza w leczeniu, wymaga kompleksowej terapii i współpracy wielu specjalistów |
Rozpoznanie typu stopy cukrzycowej ma kluczowe znaczenie dla skuteczności leczenia. To właśnie ono decyduje o dalszym postępowaniu terapeutycznym i może przesądzić o powodzeniu terapii. Bez trafnej diagnozy trudno mówić o skutecznej pomocy pacjentowi.
Główne przyczyny rozwoju stopy cukrzycowej
Rozwój stopy cukrzycowej to złożony proces, którego głównymi przyczynami są: przewlekła hiperglikemia, neuropatia cukrzycowa (uszkodzenia nerwów) oraz zaburzenia krążenia. Współwystępowanie tych trzech czynników tworzy środowisko sprzyjające powstawaniu ran, infekcji i owrzodzeń, które trudno się goją.
Oprócz głównych przyczyn istnieje również szereg dodatkowych czynników ryzyka, które zwiększają prawdopodobieństwo wystąpienia tego powikłania:
- Wieloletni przebieg cukrzycy – im dłużej trwa choroba, tym większe ryzyko uszkodzeń nerwów i naczyń.
- Palenie tytoniu – pogarsza krążenie i przyspiesza procesy miażdżycowe.
- Nadmierna masa ciała – zwiększa obciążenie stóp i sprzyja powstawaniu mikrourazów.
- Niewłaściwie dobrane obuwie – może powodować otarcia i uciski, które prowadzą do owrzodzeń.
Każdy z tych czynników jest groźny sam w sobie, ale ich współwystępowanie znacząco zwiększa ryzyko rozwoju stopy cukrzycowej. Zrozumienie mechanizmów jej powstawania to nie tylko pierwszy krok w profilaktyce, ale również fundament skutecznego leczenia – zarówno indywidualnego, jak i systemowego.
Neuropatia cukrzycowa i jej wpływ na czucie w stopach
Neuropatia cukrzycowa to jedno z najczęstszych i najbardziej podstępnych powikłań cukrzycy. Uszkodzenie nerwów obwodowych prowadzi do zaniku czucia w stopach, co oznacza, że osoba chora może nie zauważyć drobnych urazów – takich jak otarcia, skaleczenia czy pęcherze.
Choć mogą wydawać się niegroźne, niewielkie uszkodzenia skóry mogą szybko przekształcić się w głębokie, trudno gojące się rany, jeśli nie zostaną odpowiednio zabezpieczone.
Przykład? Kamyk w bucie, którego pacjent nie poczuje, może przez cały dzień ocierać skórę, prowadząc do powstania owrzodzenia.
Brak czucia to otwarte drzwi dla infekcji i poważnych uszkodzeń. Nieleczone mogą prowadzić do powikłań, które w skrajnych przypadkach kończą się amputacją.
Niedokrwienie kończyn dolnych i uszkodzenia naczyń
Niedokrwienie kończyn dolnych to kolejny istotny czynnik w rozwoju stopy cukrzycowej. U osób z cukrzycą naczynia krwionośne często ulegają uszkodzeniu, co ogranicza dopływ krwi do tkanek stopy. Bez odpowiedniego zaopatrzenia w tlen i składniki odżywcze, skóra i mięśnie nie są w stanie się regenerować.
Skutki niedokrwienia to m.in.:
- Martwica tkanek – obumieranie komórek z powodu braku tlenu.
- Powstawanie owrzodzeń – trudno gojące się rany, które łatwo ulegają zakażeniu.
- Ryzyko infekcji – niedokrwione tkanki są bardziej podatne na zakażenia.
- Amputacja – w skrajnych przypadkach, gdy leczenie zachowawcze zawodzi.
Wczesne rozpoznanie problemów z krążeniem znacząco zwiększa szanse na skuteczne leczenie. Dlatego nie wolno lekceważyć pierwszych objawów, takich jak zimne stopy, ból przy chodzeniu czy bladość skóry.
Hiperglikemia jako czynnik uszkadzający nerwy i naczynia
Hiperglikemia – czyli przewlekle podwyższony poziom cukru we krwi – to główna przyczyna uszkodzeń nerwów i naczyń krwionośnych. To właśnie ona leży u podstaw wielu powikłań cukrzycy, w tym również stopy cukrzycowej.
Skutki długotrwałej hiperglikemii:
- Mikrouszkodzenia naczyń krwionośnych – prowadzą do niedokrwienia tkanek.
- Uszkodzenia nerwów – skutkujące utratą czucia i zwiększonym ryzykiem urazów.
- Obniżona zdolność regeneracji tkanek – rany goją się wolniej i są bardziej podatne na infekcje.
Kontrola glikemii to kluczowy element zarówno profilaktyki, jak i leczenia stopy cukrzycowej. Obejmuje ona:
- Edukację pacjenta – świadomość zagrożeń i umiejętność ich unikania.
- Regularne badania – monitorowanie poziomu cukru i stanu stóp.
- Codzienną troskę o zdrowie – odpowiednia dieta, aktywność fizyczna i higiena.
Bez skutecznej kontroli poziomu cukru we krwi trudno mówić o efektywnej walce z powikłaniami cukrzycy. To fundament, na którym opiera się każda strategia leczenia.
Objawy i rodzaje stopy cukrzycowej
Najczęstsze objawy stopy cukrzycowej to:
- mrowienie i drętwienie stóp,
- zmiany skórne,
- owrzodzenia,
- deformacje stóp.
Szybka reakcja na pierwsze symptomy może zapobiec poważnym konsekwencjom. Im wcześniej zauważysz niepokojące zmiany, tym większa szansa na skuteczne leczenie. Znajomość objawów i ich rozwoju pozwala lepiej kontrolować sytuację i chronić zdrowie.
Owrzodzenia, modzele i odciski
Owrzodzenia stóp to jedne z najtrudniejszych do leczenia objawów stopy cukrzycowej. Goją się powoli, często ulegają zakażeniom i mogą prowadzić do hospitalizacji. Co gorsza, ich początek bywa niewinny – od zwykłego modzela lub odcisku.
Modzele i odciski to zgrubienia naskórka, które powstają w wyniku długotrwałego ucisku – najczęściej przez źle dopasowane obuwie. U osób z neuropatią cukrzycową, które nie odczuwają bólu, łatwo je przeoczyć. W efekcie mogą pęknąć i stać się wrotami dla infekcji.
Przykład: kilka dni w zbyt ciasnych butach może doprowadzić do powstania modzela, który pęka i prowadzi do zakażenia. Dlatego tak ważne jest, by codziennie kontrolować stan stóp i reagować na każdą, nawet drobną zmianę.
Deformacje stóp i sucha, pękająca skóra
Deformacje stóp – takie jak palce młotkowate czy płaskostopie – są częstym skutkiem przewlekłej neuropatii i zaburzeń chodu. Zmiany anatomiczne zwiększają ryzyko otarć, ran i urazów, które mogą prowadzić do poważnych powikłań.
Równocześnie wielu diabetyków zmaga się z suchą, pękającą skórą. Przyczyną jest uszkodzenie nerwów, które zaburza pracę gruczołów potowych. Skóra staje się cienka, łuszcząca i podatna na pęknięcia – a to otwiera drogę dla infekcji.
W praktyce: nawet drobne skaleczenie może przerodzić się w poważny problem, jeśli nie zostanie odpowiednio zabezpieczone. Dlatego codzienna pielęgnacja i kontrola stóp to absolutna podstawa w profilaktyce stopy cukrzycowej.
Obrzęki nóg i inne objawy towarzyszące
Obrzęki nóg są często bagatelizowane, a mogą świadczyć o poważnych zaburzeniach, takich jak:
- niewydolność żylna,
- neuropatia,
- nefropatia cukrzycowa (uszkodzenia nerek).
Jeśli zauważysz obrzęki, nie zwlekaj z wizytą u lekarza. Wczesna diagnostyka i odpowiednie badania mogą zapobiec dalszym komplikacjom.
Skuteczne leczenie powikłań cukrzycy wymaga nie tylko rozpoznania objawów, ale przede wszystkim zrozumienia ich przyczyn. Tylko wtedy możliwe jest dobranie odpowiedniej terapii i zapobieganie kolejnym problemom zdrowotnym.
Co dalej? Jakie nowoczesne rozwiązania mogą wspierać codzienną walkę z objawami stopy cukrzycowej?
Na szczęście medycyna dynamicznie się rozwija. Coraz częściej stosuje się innowacyjne metody, takie jak:
- inteligentne wkładki ortopedyczne,
- aplikacje monitorujące stan skóry,
- terapie regeneracyjne.
Choć brzmi to jak science fiction, to już rzeczywistość. Nowoczesne technologie mogą realnie poprawić jakość życia osób z cukrzycą. Nie zastąpią codziennej profilaktyki, ale mogą ją skutecznie wspierać i ułatwiać kontrolę nad stanem zdrowia.
Leczenie stopy cukrzycowej
Leczenie stopy cukrzycowej to złożony, wieloetapowy proces, który wymaga indywidualnego podejścia oraz ścisłej współpracy pacjenta z zespołem medycznym. Terapia łączy metody zachowawcze i chirurgiczne, a jej wybór zależy od stopnia zaawansowania zmian chorobowych oraz ogólnego stanu zdrowia pacjenta.
Główne cele leczenia to:
- Poprawa krążenia w tkankach – niezbędna do regeneracji i gojenia ran.
- Skuteczne zwalczanie infekcji – kluczowe dla zapobiegania powikłaniom, w tym amputacjom.
Dobór strategii terapeutycznej opiera się na dokładnej ocenie klinicznej. Tylko kompleksowe podejście daje szansę na skuteczne leczenie i uniknięcie najpoważniejszych konsekwencji choroby.
Leczenie zachowawcze: pielęgnacja ran, antybiotyki, kontrola glikemii
Leczenie zachowawcze stopy cukrzycowej koncentruje się na codziennej, systematycznej opiece, której celem jest zahamowanie postępu choroby i poprawa stanu miejscowego. Obejmuje ono:
- Codzienną pielęgnację ran – oczyszczanie i zabezpieczanie ran zmniejsza ryzyko zakażeń i przyspiesza gojenie.
- Antybiotykoterapię – stosowaną w przypadku infekcji bakteryjnych, aby zapobiec ich rozprzestrzenianiu się.
- Ścisłą kontrolę glikemii – stabilny poziom cukru we krwi chroni przed dalszym uszkodzeniem naczyń i nerwów.
Pacjenci z dobrze kontrolowaną cukrzycą znacznie rzadziej doświadczają powikłań, takich jak owrzodzenia czy martwica. Dlatego tak ważna jest codzienna samokontrola i współpraca z diabetologiem.
Leczenie chirurgiczne: oczyszczanie ran, amputacje, rekonstrukcje
W przypadkach, gdy leczenie zachowawcze nie przynosi efektów, konieczne może być leczenie chirurgiczne. W zależności od stanu pacjenta, lekarze mogą zastosować:
Chirurgiczne oczyszczanie ran – usunięcie martwych tkanek, które utrudniają gojenie i sprzyjają infekcjom.
Amputację – w skrajnych przypadkach, gdy zakażenie zagraża życiu lub zdrowiu pacjenta.
Rekonstrukcję naczyń krwionośnych – np. by-passy lub angioplastykę, które przywracają prawidłowy przepływ krwi.
Choć decyzje chirurgiczne są trudne, często ratują życie i zdrowie pacjenta. Zabiegi rekonstrukcyjne, wykonywane przez doświadczonych specjalistów, mogą znacząco poprawić rokowania i jakość życia chorego.
Postęp technologiczny wnosi do leczenia stopy cukrzycowej nowoczesne, skuteczne i mniej inwazyjne metody, które zwiększają komfort pacjenta i poprawiają efekty terapii. Do najważniejszych innowacji należą:
- Angioplastyka – zabieg poszerzający zwężone naczynia krwionośne, poprawiający ukrwienie i wspomagający gojenie ran.
- Total Contact Cast (TCC) – specjalistyczny opatrunek gipsowy, który równomiernie rozkłada nacisk na stopę, chroniąc owrzodzenia i przyspieszając ich leczenie.
- Fototerapia – wykorzystuje światło i substancje światłoczułe do eliminacji bakterii, co jest szczególnie istotne w dobie rosnącej oporności na antybiotyki.
Nowoczesne techniki leczenia stopy cukrzycowej to realna szansa na życie bez bólu, bez powikłań i z większą swobodą. Dla wielu pacjentów to nowy początek – bez skalpela, bez strachu, z nadzieją.
Rehabilitacja i wsparcie w procesie leczenia
Rehabilitacja oraz odpowiednie wsparcie w leczeniu stopy cukrzycowej to fundament skutecznej terapii. Schorzenie, jakim jest cukrzycowa neuropatia stopy, wymaga cierpliwości, zaangażowania i kompleksowego podejścia. Dobrze zaplanowana rehabilitacja może znacząco przyspieszyć proces gojenia ran, poprawić sprawność ruchową oraz zmniejszyć ryzyko nawrotów choroby.
Kluczowym elementem skutecznego leczenia jest współpraca interdyscyplinarnego zespołu specjalistów. Fizjoterapeuci, pielęgniarki i diabetolodzy łączą swoje kompetencje, tworząc spójną strategię terapeutyczną. Dzięki temu pacjent otrzymuje nie tylko leczenie, ale kompleksową opiekę medyczną, która zwiększa jego szanse na poprawę zdrowia i poczucie bezpieczeństwa.
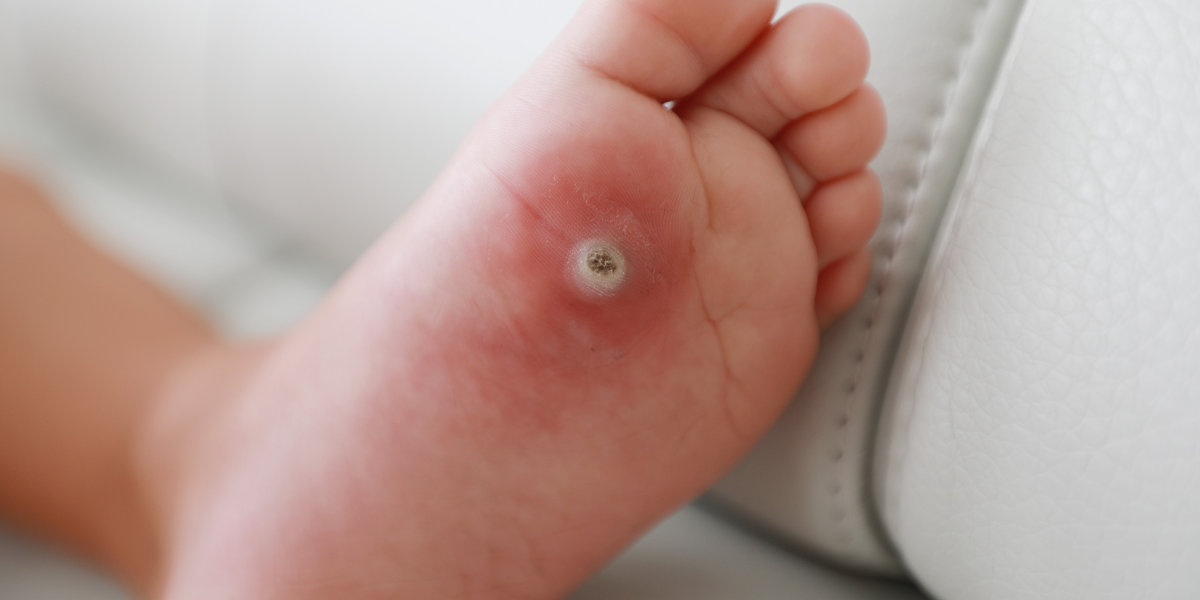
Rehabilitacja funkcjonalna i fizykoterapia to dwa filary terapii stopy cukrzycowej. Objawy takie jak owrzodzenia, obrzęki czy deformacje można skutecznie łagodzić, jeśli podejście do pacjenta jest indywidualne i systematyczne. Kluczowe są odpowiednio dobrane ćwiczenia, zabiegi oraz ich regularne stosowanie.
Rehabilitacja funkcjonalna i fizykoterapia
Typowy program rehabilitacyjny obejmuje:
- ćwiczenia poprawiające krążenie krwi,
- wzmacnianie mięśni stopy i podudzia,
- zwiększanie zakresu ruchu w stawach,
- terapie wspomagające, takie jak masaż limfatyczny, elektroterapia czy laseroterapia.
Warto również wspomnieć o terapii ultradźwiękami, która nie tylko przyspiesza gojenie ran, ale także poprawia czucie w stopie. To realna szansa na odzyskanie sprawności i komfortu życia.
Pielęgniarka specjalizująca się w terapii ran odgrywa kluczową rolę w leczeniu stopy cukrzycowej. Codzienna pielęgnacja stóp u osób z cukrzycą to nie tylko rutyna — to precyzyjna i odpowiedzialna praca, której celem jest zapobieganie infekcjom i nowym uszkodzeniom skóry.
Zakres działań pielęgniarki obejmuje:
- zakładanie opatrunków i monitorowanie stanu skóry,
- edukację pacjenta w zakresie higieny i profilaktyki,
- pomoc w doborze odpowiedniego obuwia,
- naukę rozpoznawania pierwszych objawów pogorszenia stanu zdrowia.
Przy doborze odpowiedniego obuwia dla osób ze stopą cukrzycową oraz osób ze stopami szczególnie wymagającymi warto zapoznać się z artykułami:
Codzienna kontrola i higiena stóp u diabetyków
Jeśli żyjesz z cukrzycą, doskonale wiesz, że profilaktyka stopy cukrzycowej to nie tylko dodatkowa troska — to absolutna podstawa codziennej opieki nad zdrowiem. Bez niej łatwo o poważne powikłania: od owrzodzeń, przez infekcje, aż po amputacje.
Co jest kluczowe? Codzienna pielęgnacja stóp oraz kontrola poziomu cukru we krwi. Brzmi prosto, ale działa. Regularne pomiary glikemii, dbałość o higienę i kondycję skóry potrafią zdziałać cuda. To nie tylko kwestia zdrowia — to także komfort życia. Bo przecież nikt nie chce, by ból czy trudności w poruszaniu się ograniczały codzienne funkcjonowanie.
Dla osób z cukrzycą codzienna kontrola stóp to nie luksus — to konieczność. Każdego dnia należy dokładnie umyć i osuszyć stopy, zwracając szczególną uwagę na przestrzenie między palcami, gdzie najczęściej rozwija się grzybica. Skóra sucha i popękana? To otwarte drzwi dla infekcji — dlatego regularne nawilżanie to podstawa.
Nie zapominaj również o codziennych oględzinach. Nawet drobne skaleczenia, pęcherze czy zaczerwienienia mogą szybko przerodzić się w poważny problem, jeśli zostaną zignorowane. Wczesne wykrycie zmian to szansa na szybką reakcję, a ta często oznacza uniknięcie powikłań.
Obuwie ortopedyczne i jego znaczenie w zapobieganiu urazom
Odpowiednie obuwie to jeden z filarów profilaktyki stopy cukrzycowej. Obuwie ortopedyczne dla diabetyków zostało zaprojektowane tak, by:
- zmniejszać nacisk na wrażliwe miejsca stopy,
- zapewniać stabilne podparcie,
- minimalizować ryzyko otarć, odcisków i owrzodzeń,
- wspierać prawidłową postawę i równowagę.
To szczególnie ważne dla osób z neuropatią cukrzycową, które często mają zaburzone czucie w stopach.
Przykład z życia? Pacjent z zaawansowaną neuropatią, który zaczął nosić obuwie ortopedyczne, zauważył znaczną poprawę komfortu chodzenia i mniej mikrourazów. To realna różnica w jakości życia.
Znaczenie regularnych wizyt u podologa
Nie lekceważ roli specjalisty. Regularne wizyty u podologa to kolejny filar skutecznej profilaktyki. Taki specjalista:
- oceni stan skóry i paznokci,
- wcześniej wykryje deformacje i inne zmiany,
- usunie zrogowacenia i skoryguje wrastające paznokcie,
- udzieli porad dotyczących pielęgnacji i doboru obuwia.
Nawet najlepsza domowa pielęgnacja nie zastąpi fachowego oka. Połączenie codziennej troski i specjalistycznej kontroli daje najlepsze efekty i realnie chroni zdrowie stóp.
Znaczenie diety w leczeniu stopy cukrzycowej
Dieta w cukrzycy to znacznie więcej niż tylko kontrola kalorii czy walka z nadwagą. W przypadku powikłań, takich jak stopa cukrzycowa, odpowiednie odżywianie staje się kluczowym elementem skutecznej terapii. Właściwie skomponowany jadłospis może znacząco przyspieszyć gojenie ran, wzmocnić układ odpornościowy i zmniejszyć ryzyko nawrotów choroby.
Najważniejsze jest dostarczanie składników odżywczych, które wspierają regenerację tkanek i pomagają organizmowi zwalczać infekcje. To właśnie one mogą przesądzić o powodzeniu leczenia i poprawie jakości życia pacjenta.
Zalecenia żywieniowe wspomagające gojenie ran
W przypadku stopy cukrzycowej leczenie ran to tylko jeden z elementów terapii. Odpowiednia dieta odgrywa równie istotną rolę w procesie zdrowienia. W codziennym jadłospisie powinny znaleźć się składniki, które wspierają regenerację i stabilizują poziom cukru we krwi:
- Białko – niezbędne do odbudowy uszkodzonych komórek i tkanek.
- Błonnik – pomaga utrzymać stabilny poziom glukozy we krwi, co sprzyja gojeniu.
- Antyoksydanty – chronią komórki przed stresem oksydacyjnym, który może opóźniać proces regeneracji.
Oprócz tego, zdrowe odżywianie działa profilaktycznie. Włączenie do diety produktów bogatych w witaminy i składniki mineralne może znacząco poprawić komfort życia i zmniejszyć ryzyko powikłań. Warto regularnie spożywać:
- Ryby morskie – źródło nienasyconych kwasów tłuszczowych omega-3, które działają przeciwzapalnie.
- Orzechy – bogate w witaminy, minerały i zdrowe tłuszcze wspierające odporność.
- Zielone warzywa liściaste – dostarczają błonnika, antyoksydantów i chlorofilu wspomagającego detoksykację.
Takie składniki wspierają naturalne mechanizmy naprawcze organizmu i zmniejszają ryzyko infekcji. Nawet niewielkie zmiany w diecie mogą przynieść zaskakująco pozytywne efekty zdrowotne.

Najczęstsze pytania pacjentów
Jak rozpoznać pierwsze objawy stopy cukrzycowej?
Wczesne objawy mogą obejmować:
- mrowienie lub drętwienie stóp (objaw uszkodzenia nerwów),
- uczucie pieczenia,
- zmiany skórne, takie jak zaczerwienienia, pęknięcia czy owrzodzenia.
Osoby z cukrzycą powinny codziennie kontrolować stan stóp – najlepiej w dobrym oświetleniu, a w razie potrzeby z pomocą lusterka.
Czy stopę cukrzycową można całkowicie wyleczyć?
Całkowite cofnięcie zmian bywa trudne, ponieważ schorzenie rozwija się przez lata w wyniku przewlekłych uszkodzeń nerwów i naczyń krwionośnych.
Leczenie może jednak znacząco poprawić stan tkanek i jakość życia. Stosuje się m.in.:
- angioplastykę poprawiającą ukrwienie,
- terapię podciśnieniową wspomagającą gojenie ran,
- fototerapię przyspieszającą regenerację.
Kluczowe jest wczesne rozpoczęcie terapii oraz stała opieka specjalistyczna.
Jakie badania i kontrole należy wykonywać regularnie?
Osoby z cukrzycą powinny poddawać się kontroli stóp co 3 miesiące (lub częściej, jeśli istnieją wskazania). W trakcie konsultacji ocenia się:
- czucie (np. test monofilamentem),
- tętno na stopach,
- kolor i temperaturę skóry,
- obecność ran, pęknięć i zgrubień.
Coraz częściej stosuje się także:
- skanery termiczne wykrywające różnice temperatur,
- aplikacje mobilne do codziennego monitoringu.
Regularna samokontrola oraz wizyty u podologa stanowią podstawę profilaktyki.
Powyższy artykuł ma charakter edukacyjny i nie zastępuje konsultacji z lekarzem. W razie jakichkolwiek niepokojących objawów skonsultuj się z diabetologiem, podologiem lub lekarzem rodzinnym.
Autor: Agata Murańska
Swoją wiedzę czerpię z codziennego kontaktu z osobami borykającymi się z różnymi problemami oraz z umiejętności analizy ich potrzeb. Znam się na obuwiu dziecięcym – jako mama – i na specjalistycznym obuwiu dla osób z haluksami, stopą cukrzycową, słoniową czy ostrogami. Słucham ludzi i ich doświadczeń, dzięki czemu mogę dzielić się praktycznymi, sprawdzonymi poradami.
Data publikacji: 03.12.2025
Polecane

Półbuty JOMOS 326374 czarny buty z tęgością M dla szerokich stóp półbuty na zamek








